Rôle du Ligament Croisé Antérieur (LCA) ?
Le Ligament Croisé Antérieur (LCA) stabilise le fémur et le tibia au niveau du genou.
Il empêche les mouvements d’avant en arrière et de rotation entre ces 2 os.
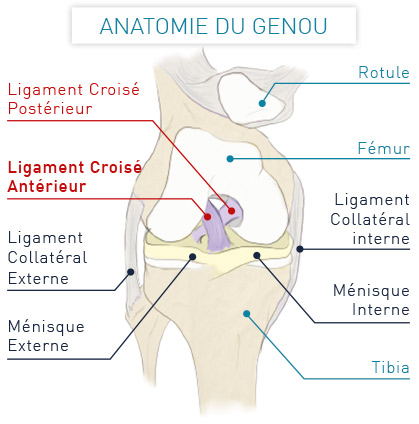
Le Ligament Croisé Antérieur (LCA) stabilise le fémur et le tibia au niveau du genou.
Il empêche les mouvements d’avant en arrière et de rotation entre ces 2 os.

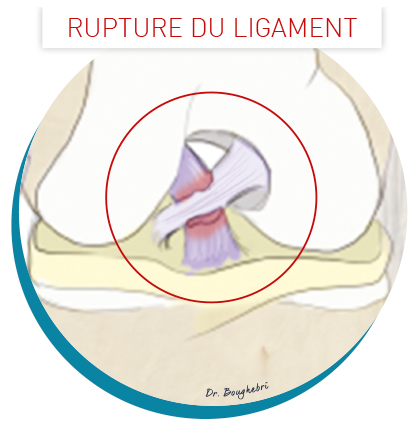
Une rupture du LCA se produit lors d’un traumatisme, souvent sportif, par un mouvement de pivot forcé ou à la réception d’un saut.
Il s’agit d’une entorse grave, à laquelle d’autres lésions peuvent s’associer :
L’IRM permet un diagnostic assez précis des lésions.
En cas de doute, une laximétrie radiographique (Telos, GnRB) permet de mesurer la laxité du genou et de la comparer à celle de l’autre genou.
La rupture du LCA engendre une perte de stabilité du genou. Les muscles de la cuisse (le quadriceps en particulier) et les ménisques peuvent cependant assurer une certaine stabilité malgré la rupture. Pour cette raison, la rupture du LCA n’entraîne pas forcément de conséquences dans la vie quotidienne.
En revanche, la pratique de certains sports qui sollicitent les genoux, surtout avec des mouvements de pivot (football, tennis, ski…), peut devenir difficile en raison des dérobements liés à l’instabilité. De plus, les ménisques étant sollicités davantage, une déchirure méniscale peut se produire. A long terme, après 10 à 20 ans, la rupture du LCA entraîne une usure prématurée des cartilages menant à l’arthrose.

L’intervention n’est pas envisagée dans tous les cas. La décision se fait au cas par cas, en fonction du profil du patient (âge, sport, profession) et de la gêne engendrée par la rupture du ligament (présence ou non d’une instabilité du genou au quotidien et dans les activités sportives).
Les séances de rééducation sont primordiales après l’entorse du genou. Elles permettent de retrouver un genou souple et d’entretenir le tonus musculaire du quadriceps (qui a tendance à « fondre » et à perdre de sa force après le traumatisme). Cette rééducation permet au genou de retrouver une stabilité qui peut être suffisante pour éviter la chirurgie, en particulier chez les patients peu sportifs.
La reconstruction ligamentaire (ou Ligamentoplastie) permet au genou de retrouver une stabilité normale pour reprendre une activité sportive habituelle, en particulier pour les sports avec pivot.
Elle permet également de protéger les ménisques et les cartilages qui sont beaucoup plus sollicités en cas de rupture de ligament croisé.
L’intervention n’est pas forcément envisagée immédiatement après la rupture. En général, un délai de quelques semaines permet de réduire les douleurs et le gonflement du genou liés au traumatisme initial. Les séances de rééducation avant la chirurgie permettent de préparer le genou pour faciliter les suites de l’opération et la récupération.
L’intervention se déroule sous contrôle d’une Arthroscopie (caméra chirurgicale de 4,5 mm de diamètre).
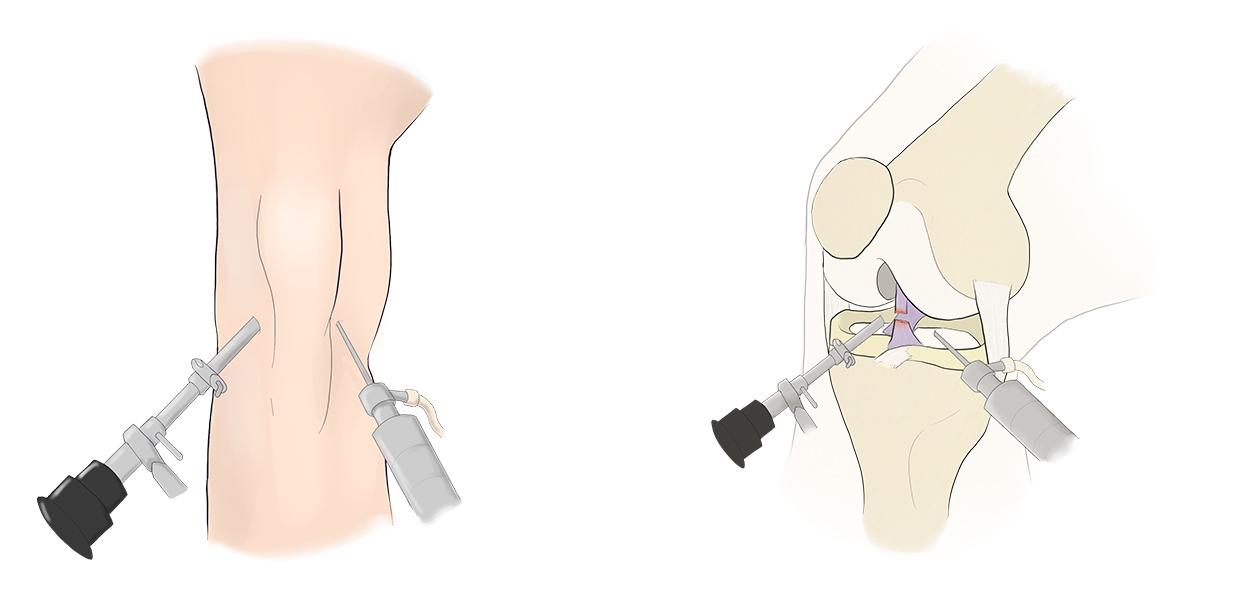
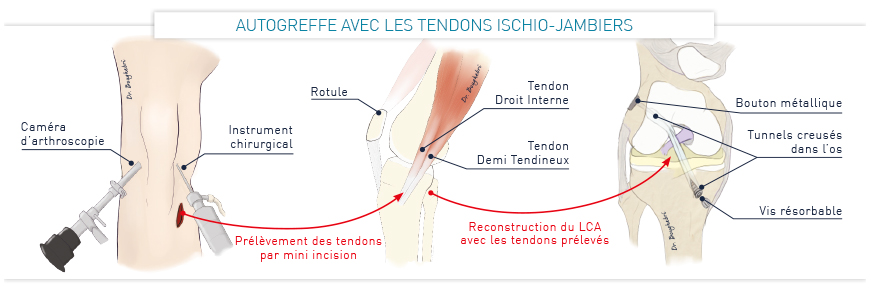
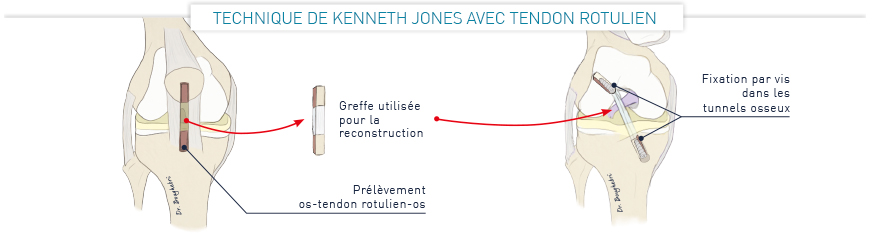
Le ligament croisé est reconstruit par une greffe en utilisant des tendons du même genou. Les tendons des ischio-jambiers (Droit Interne et Semi-Tendineux) ou une partie du tendon rotulien (technique de Kenneth Jones) sont prélevés et fixés à la place de l’ancien ligament croisé.
Des tunnels sont creusés dans le fémur et le tibia afin d’y fixer la greffe de ligament. Celle-ci est maintenue grâce à des vis et/ou un bouton métallique.
En cas d’instabilité importante du genou (ressaut « explosif »), un renfort complémentaire à la greffe articulaire peut être réalisée (plastie antéro-externe de Lemaire).
En cas de déchirure méniscale associée à la rupture du LCA, une réparation du ménisque peut être réalisée dans le même temps (patients jeunes surtout).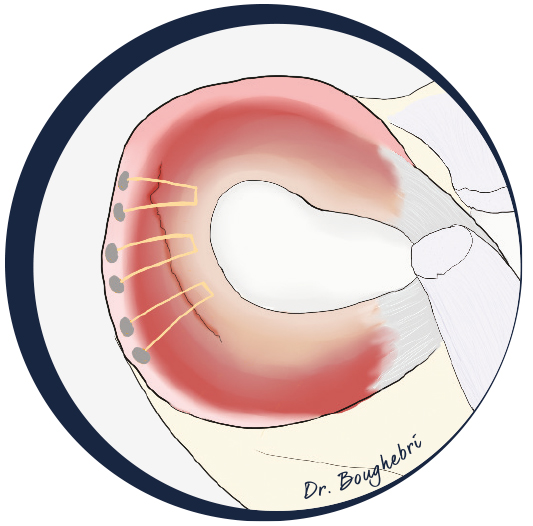
L’intervention dure 1h en moyenne.
L’intervention peut être pratiquée en ambulatoire (hospitalisation de jour) ou au cours d’une courte hospitalisation (une à 2 nuits) selon les cas.
La marche avec appui sur le membre opéré est autorisée immédiatement à l’aide de cannes, sans attelle dans la plupart des cas.
La mobilisation du genou en flexion et en extension doit se faire immédiatement, le but étant de retrouver un genou souple rapidement.
L’application quotidienne d’une genouillère gonflable de cryothérapie permet de limiter les douleurs et le gonflement du genou grâce à un effet combiné de froid et de compression.
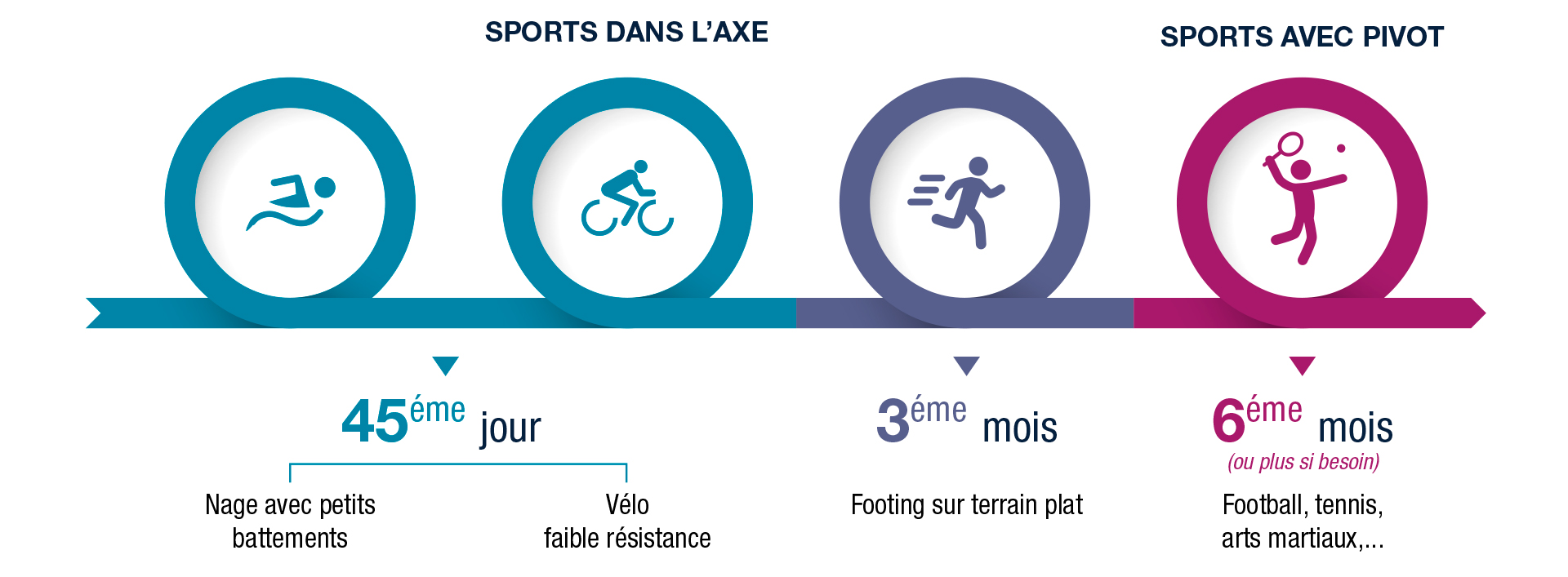
La rééducation débute dès les premiers jours suivants l’intervention. Elle se fait en cabinet de ville ou en centre de rééducation pendant les premières semaines.
L’engagement et la motivation du patient pour la rééducation sont importants pour une récupération rapide et un résultat excellent.
Environ 1 mois après l’intervention, un rendez-vous avec le chirurgien permet de contrôler la récupération de la souplesse et de la stabilité du genou. Une nouvelle radiographie confirme l’absence d’anomalie des tunnels osseux ou du matériel de fixation.
L’intervention se fait le plus souvent sous anesthésie générale. Un bloc loco-régional peut être associé (injection de produit anesthésique à la racine de la cuisse) permettant de limiter les douleurs après l’intervention. L’opération peut également se faire sous rachi-anesthésie (équivalent de la péri-durale).
Après la salle d’opération, un passage en salle de réveil de quelques heures permet aux anesthésistes de surveiller le réveil du patient.
Pour le retour à domicile, les antalgiques oraux prescrits à la sortie de la clinique sont en général utiles les premiers jours, la douleur s’atténuant rapidement la plupart du temps.
Le patient doit être conscient des inconvénients et des risques possibles avant de donner son consentement, en sachant toutefois que l’intervention se déroule sans aucune complication dans la grande majorité des cas.
Certains sportifs ne récupèrent pas leur niveau précédant la rupture du LCA.