Une hospitalisation de 4 à 7 jours en moyenne est nécessaire en général.
La rééducation débute dès les premiers jours suivants l’opération avec les kinésithérapeutes du service de la clinique. Le but est de retrouver une marche autonome le plus rapidement possible, à l’aide de cannes dans un premier temps. Le genou doit également retrouver toute sa souplesse dans les mouvements de flexion / extension et les muscles de la cuisse toute leur tonicité, en particulier le quadriceps.
Après l’hospitalisation, la rééducation se poursuit en cabinet ou en centre de rééducation.
Des injections d’anticoagulant sont réalisées quotidiennement pendant 5 à 6 semaines après l’opération afin de réduire les risques de phlébite (voir rubrique « risques »).
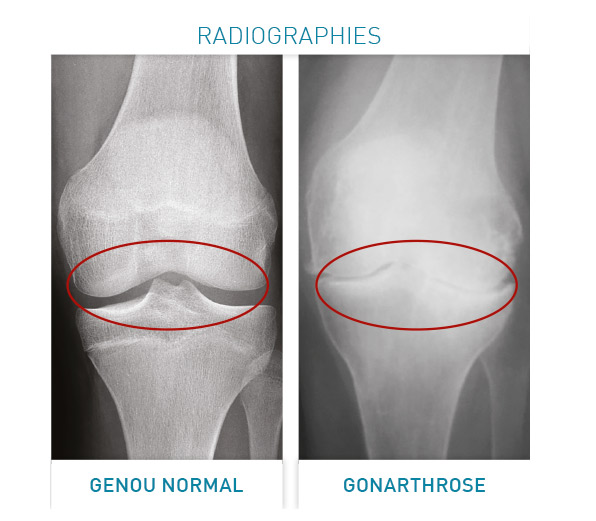
Environ 1 mois après l’intervention, un rendez-vous avec le chirurgien permet de contrôler l’évolution et la récupération de la souplesse du genou. Une nouvelle radiographie contrôle la bonne position de la prothèse et l’absence d’anomalie.
L’engagement et la motivation du patient pour la rééducation sont importants pour une récupération rapide et un résultat excellent.
La récupération est complète après 1 à 3 mois en moyenne selon les patients, avec la disparition progressive des douleurs, la récupération des mobilités et de la force du genou.
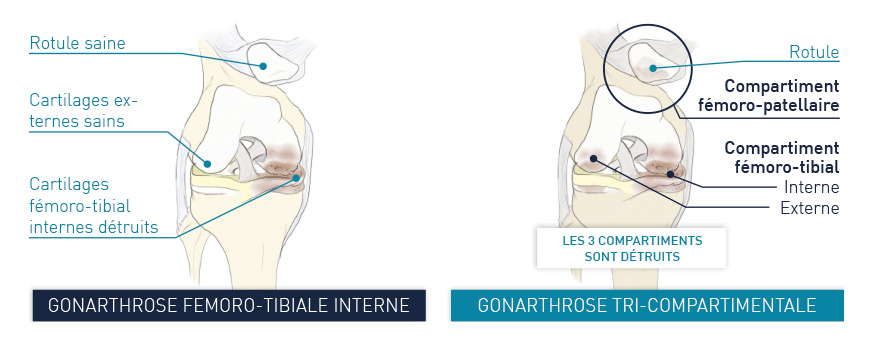


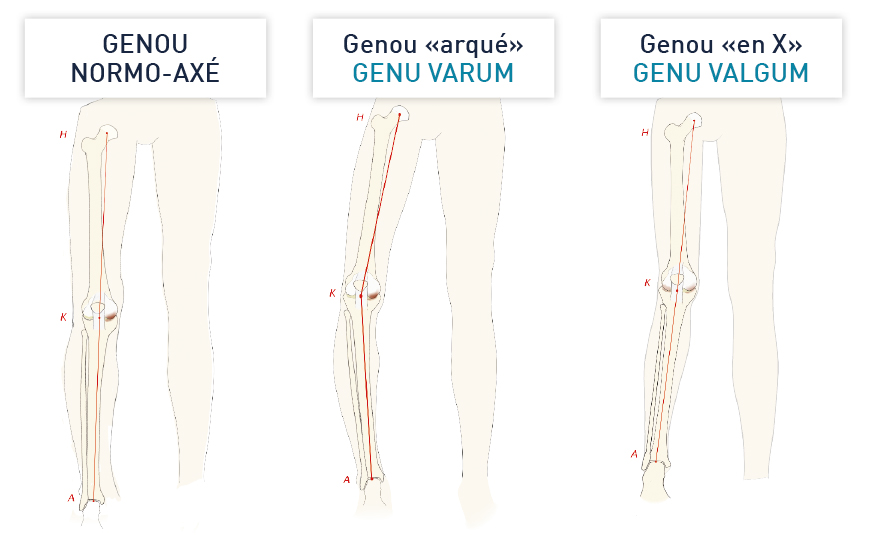
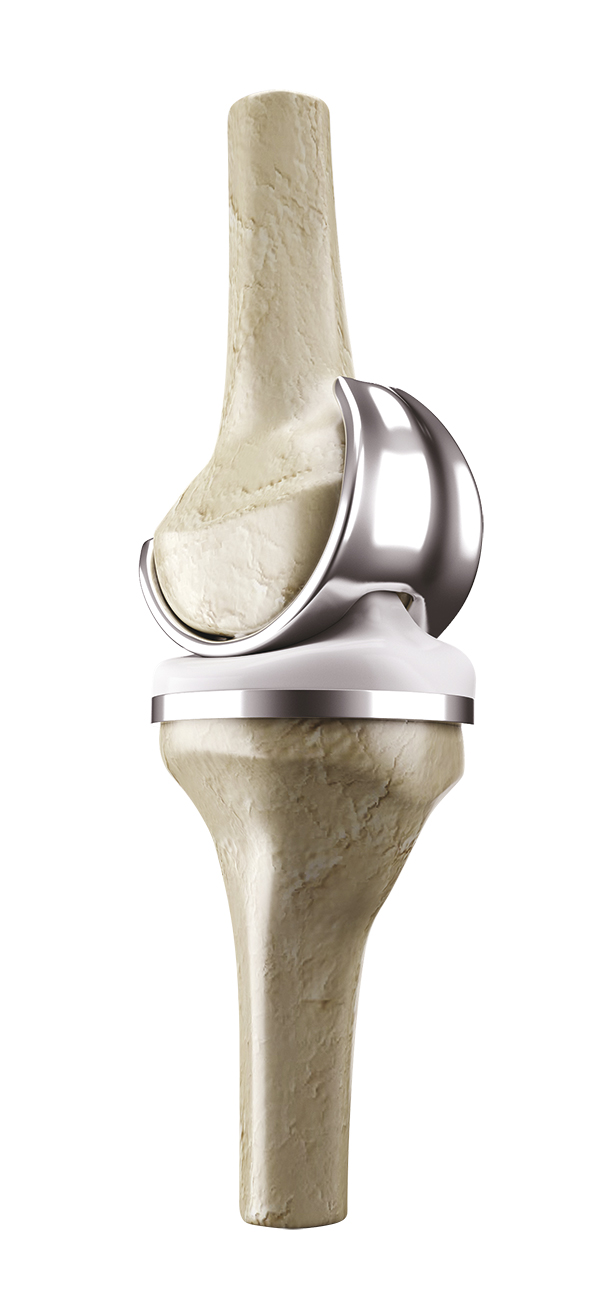
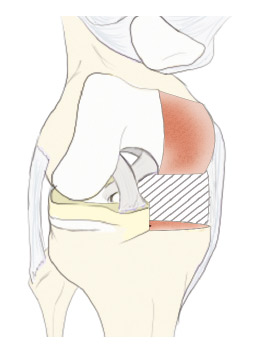
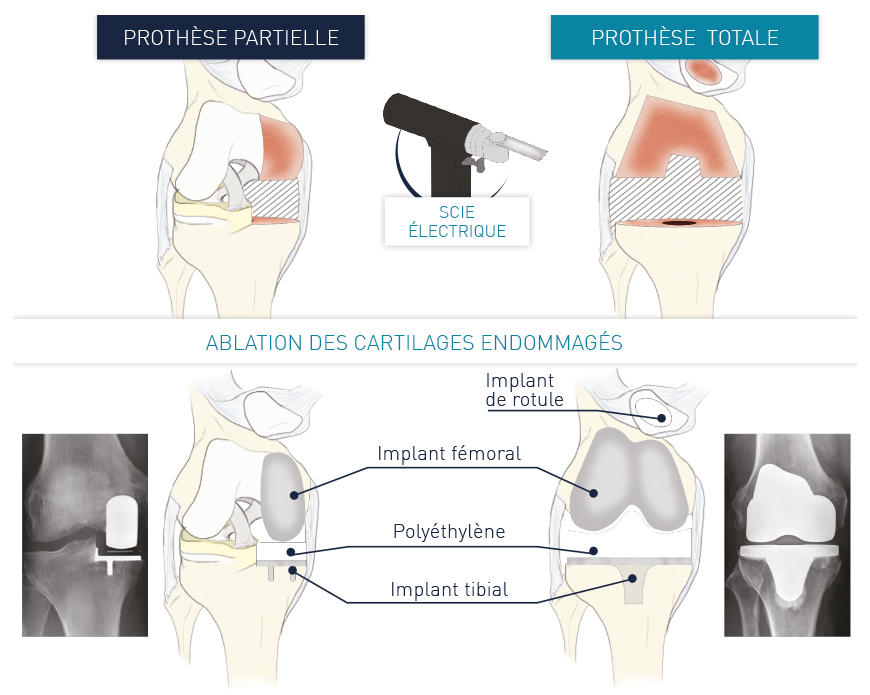
 Une incision verticale est réalisée en avant du genou.
Une incision verticale est réalisée en avant du genou.